CAR-T 세포치료제 &
CAR-NK 세포치료제

면역세포를 암세포로 이끄는 수용체
T세포와 NK세포 앞에 수식어처럼 붙는 ‘CAR’의 정식 명칭은 키메라 항원 수용체(Chimeric Antigen Receptor)다. CAR는 면역세포의 수용체 부분과 암세포의 특징적인 항원 인식 부위를 유전자 재조합 기술로 결합해 인위적으로 만든 수용체다. CAR를 면역세포에 결합하면 암세포를 빠르게 인지해 보다 효과적으로 파괴할 수 있다. 키메라 항원 수용체는 4세대까지 개발되었으며, 이 수용체가 치료제의 성패를 좌우한다고 할 수 있을 만큼 중요하다.
‘원샷원킬(one shot, one kill)’ 꿈의 치료제
CAR-T 세포치료제는 환자 자신의 면역세포를 이용한 개인 맞춤형 치료제다.
CAR-T 세포치료제를 만들기 위해서는 우선 환자의 혈액에서 T세포(T cell)를 추출한다. 이 T세포에 암세포에만 반응하는 수용체의 유전정보를 주입한다. 이렇게 만들어진 CAR-T 세포를 배양해 대량으로 증식해 다시 환자에게 주입하면 정상 세포 손상을 최소화하면서 암세포를 사멸시킨다.
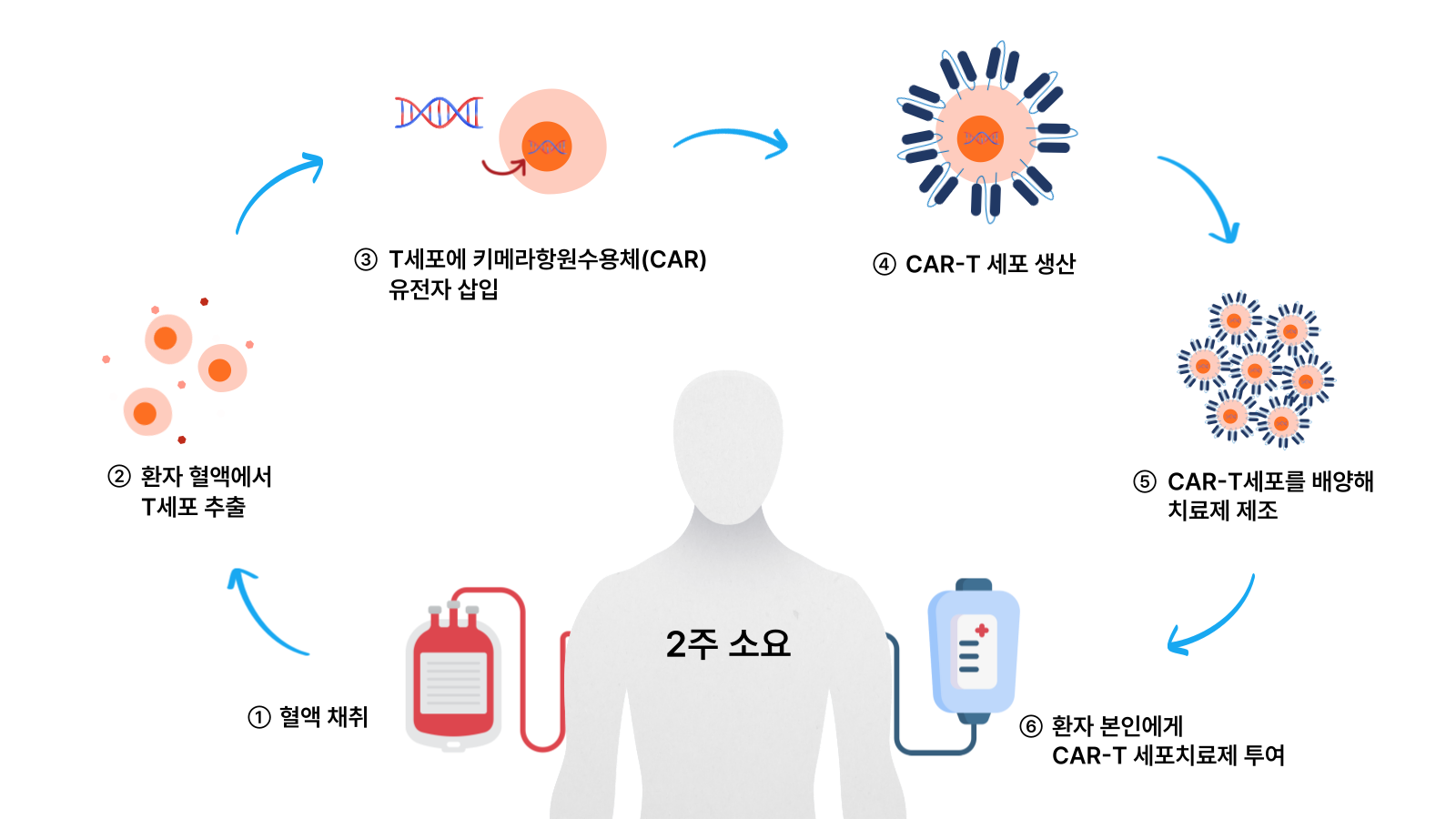
<CAR-T세포치료제 생산 및 투여 과정>
CAR-T 세포치료제는 어떤 암세포의 항원을 인지할 수 있도록 만드냐에 따라 치료할 수 있는 암종이 정해진다. 현재까지 개발된 CAR-T 세포치료제는 모두 혈액암을 대상으로 한다.
한번의 주사로 완치에 가까운 효과를 볼 수 있어 ‘꿈의 치료제’라고도 불리지만, 비싼 것이 단점으로 꼽힌다. 또 T세포는 자신의 세포가 아닐 경우 공격하는 특성이 있어 환자의 T세포로 제조한 CAR-T 세포치료제는 본인만 사용할 수 있다.
일부 환자는 T세포가 면역활성물질을 과다하게 분비해 고열, 근육통, 저혈압과 호흡 부전 등의 증상이 나타나는 ‘사이토카인 분비 증후군(cytokine release syndrome, CRS)’ 부작용이 발생했다. 또 미국 식품의약국(FDA)는 CAR-T 세포치료제 투여 환자들에게서 T세포 악성종양이 생길 수 있다는 점을 밝혔다. 암을 치료하기 위해 투여한 항암제가 또 다른 암을 일으킬 수 있다는 뜻이다. 다만 FDA는 CAR-T 세포치료제의 잠재적 위험보다 이점이 여전히 크다고 밝혔다.
암만 공격하는 NK세포가 주재료…여러 환자에게 투여
CAR-NK세포치료제는 주재료가 T세포에서 NK세포(Natural Killer Cell)로 바뀔 뿐, CAR-T 세포치료제와 동일한 방식으로 제조한다. NK세포의 특성 상 CAR-T 세포치료제의 한계를 극복할 수 있을 것으로 기대되고 있다.
NK세포는 T세포와 달리 비정상세포도 자체적으로 인지, 공격할 수 있어 CAR-T 세포보다 더 효과적이다. 또 NK세포는 타인의 세포에 반응하지 않고 암세포에만 특이적으로 작용해 면역 반응과 같은 부작용이 상대적으로 적다. 동시에 환자 본인 외에도 타인의 NK세포로 제조한 치료제도 사용할 수 있어 생산성 문제도 개선할 수 있다.
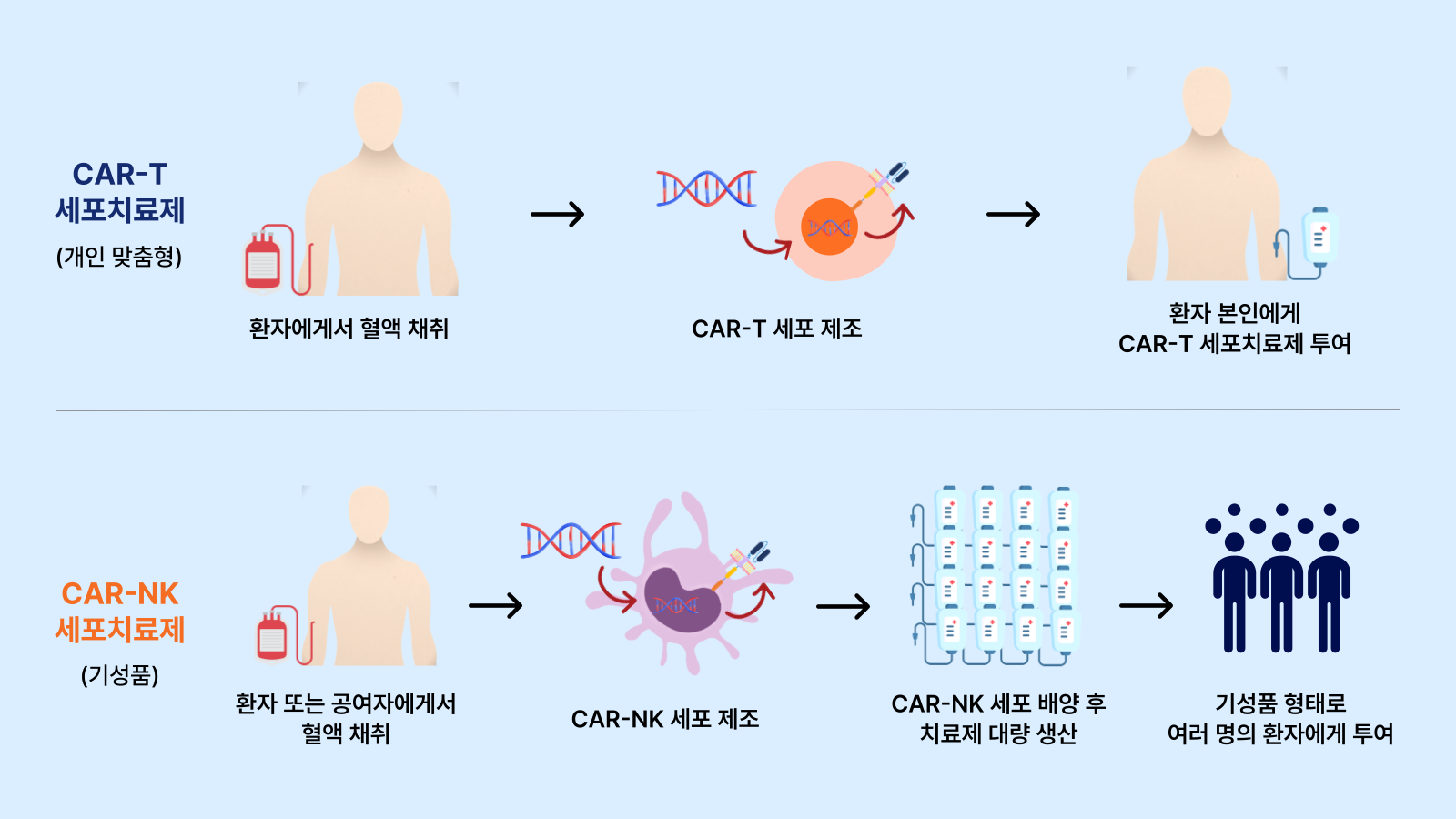
<환자 본인만 사용할 수 있는 CAR-T 세포치료제와 달리
CAR-NK 세포치료제는 대량 배양에 성공할 경우 여러 환자가 사용할 수 있는 기성품을 제조할 수 있다.>
다만 NK세포는 배양과 활성도가 T세포보다 낮다는 단점이 있다. 체내에 존재하는 NK세포는 5~15% 수준으로, 추출한 양만으로는 치료제로 만들 수 없기 때문이다. 사람마다 NK세포 활성도가 달라 낮은 활성도의 NK세포는 암세포를 공격하는 힘이 약해 치료제로서 기능하지 못하는 경우도 있다. 이 때문에 CAR-NK 세포치료제 개발을 위해서는 NK세포 선별 기술과 배양 기술이 핵심 과제로 꼽힌다. 최근 NK세포를 활성화해 배양하는 기술을 보유한 바이오 기업들을 중심으로 CAR-NK 세포치료제 개발이 활발히 진행되고 있다.
차바이오텍 CAR-NK세포치료제 개발 현황 알아보기 → [C레벨 인터뷰] 항암제 판도 바꿀 CAR-NK세포치료제 개발 박차








